编者按:真性小眼球是一种先天性眼部畸形疾病,以眼轴长度显著短于同龄正常值为特征,可能导致视力障碍、青光眼、视网膜脱离等严重并发症,临床上诊治较为困难。在中华医学会第十五届青光眼学术会议上,温州医科大学附属眼视光医院梁远波教授基于临床研究和具体案例,详细介绍了真性小眼球的临床特征、治疗难点和治疗策略,为眼科医师在临床上更好地治疗真性小眼球患者提供了重要参考。

小眼球是一种罕见的先天性眼球畸形,与胚胎期胚裂闭合后眼球发育停滞相关。根据是否合并全身异常,小眼球可分为复杂小眼球和单纯小眼球,其中单纯小眼球又根据眼前后节缩小情况分为完全性小眼球(前后节均缩小,又称真性小眼球)、相对前部小眼球(眼前节缩小,后节正常)、相对后部小眼球(眼后节缩小,前节正常)[1]。
真性小眼球一词源自希腊语dwarf eye,译为“侏儒眼,小眼”,其典型特征包括眼轴长度缩短、高度远视、角膜直径变小、眼球体积减小和巩膜异常增厚等。Duke-Elder于1964年首次描述该疾病,将其定义为“体积减小而不存在其他明显先天异常的眼睛”。1974年,Brockhurst描述了真性小眼球与葡萄膜渗漏综合征之间的关系。1983年,Gass团队推测葡萄膜渗漏综合征可能与巩膜成分和厚度发生改变相关,巩膜渗透性改变导致视网膜下液体积聚。尽管该理论仍未得到证实,但其构成了真性小眼球大部分手术方法的基础[1]。
真性小眼球的临床诊断
真性小眼球目前无普遍接受的定义,不同研究系列的临床诊断标准不同,甚至可以说差异很大。真性小眼球的基本特征为眼轴长度比年龄平均值低至少2个标准差;其次是高度远视,从+5.70至+25.00 D或更高均有报道。然而,对真性小眼球的诊断仅考虑一个参数可能过于简单。Wu等人认为浅前房、高度远视、眼轴长度<21 mm和视网膜-脉络膜-巩膜厚度>1.7 mm是诊断真性小眼球的条件。Yalvac等人除了将眼轴长度<20.5 mm、浅前房、中至重度远视、弥漫性脉络膜-巩膜增厚作为真性小眼球的诊断标准外,还将高晶状体/眼球体积纳入诊断。Relhan等人又进一步增加了角膜直径这一参数,认为角膜直径<11.00 mm的高度远视患者为真性小眼球患者[1]。
真性小眼球容易继发葡萄膜渗漏综合征、闭角型青光眼等并发症,或是出现白内障等合并症[2]。梁远波教授团队回顾分析了温州医科大学附属眼视光医院10年真性小眼球患者数据,单眼入组180人(180只眼)。该研究的初步结果显示,真性小眼球患者的发病年龄较早,常双眼发病,女性多见,以视物模糊为主要症状,具有极高的低视力率及致盲率。这部分患者易合并高度远视、弱视、继发青光眼、葡萄膜渗漏综合征和视网膜脱离。
真性小眼球的治疗现状
对于没有房角粘连或房角粘连范围不大的真性小眼球患者,应尽早给予药物和激光治疗。常用药物包括高渗剂和β受体阻滞剂,高渗剂的作用为浓缩玻璃体,为晶状体向后移提供空间,以缓解瞳孔堵塞;β受体阻滞剂通过减少房水分泌来调节眼压;药物治疗时应慎用缩瞳剂,因为悬韧带松弛和晶状体前移容易导致前房变浅,可诱发恶性青光眼。激光治疗为激光周边虹膜切开术(LPI),如果LPI术后房角仍然关闭,可考虑行激光周边虹膜成形术(ALPI)。LPI和ALPI在疾病早期有效,但随着房角粘连进行性加重,后续将无法控制眼压。
真性小眼球患者接受抗青光眼、白内障以及玻璃体-视网膜等手术时的手术风险较高,不容忽视:
在抗青光眼手术方面,Singh等人[3]报道称,在接受青光眼滤过手术的15名真性小眼球继发青光眼患者(眼轴:14.5mm-20.5mm)中,60%的患者眼压没有得到控制,86.6%的患者患有持续性视力丧失。Yalvac等人[4]对20例真性小眼球患者(眼轴:14.91mm-20.34mm)行小梁切除术联合丝裂霉素+巩膜切开术,术前患者的平均眼压为34.6±5.3mmHg,术后患者的平均眼压为21.41±7.34mmHg;患者术后1~5年的累积成功率分别为85.0%、78.5%、76.9%、70.6%和47.0%;患者术后并发症包括视力下降(65%,13眼)、葡萄膜渗漏综合征(50%,10眼)、白内障加重(35%,7眼)。
在白内障手术方面,Sharmila等人[5]对114只真性小眼球眼进行白内障手术(平均眼轴为17.64±1.74mm,范围为14.5-20.5mm)。63眼行单纯白内障手术,其中29眼发生术后并发症,包括葡萄膜渗漏14眼(22.2%)、恶性青光眼2眼(3.2%);51眼行白内障手术联合巩膜造瘘术,其中12眼发生术后并发症,包括葡萄膜渗漏4眼(7.8%)、恶性青光眼1眼(2.0%)。Lemos等人[6]对9例真性小眼球患者(14眼)行白内障手术,患者的平均眼轴为18.72±2.23mm,范围为14.00-20.45mm。术后3眼(21.4%)出现并发症,包括后囊破裂1眼、重度虹膜炎伴孔源性视网膜脱离1眼、虹膜炎1眼。
除了手术相关并发症外,白内障摘除手术另一个需要考虑的问题就是人工晶状体的计算和术后屈光矫正情况,目前人工晶状体植入均存在一定的问题[7,8,9]:①单一折叠式人工晶状体:屈光度为+30D至+40D,不能完全矫正屈光不正,患者术后仍需戴镜;②聚甲基丙烯酸甲酯(PMMA)人工晶状体:可提供高达+75D的屈光度,但PMMA人工晶状体较硬,不能折叠。因此,这种方法使用的手术切口更大,增加了术中和术后并发症的风险;③背负式人工晶状体植入术:一个人工晶状体植入囊袋内,一个植入睫状沟,可提供+40D以上的屈光矫正,但会导致与眼前段相关的并发症,包括虹膜色素丢失、虹膜炎症和周边前后粘连;④可折叠非球面单焦点人工晶状体:由Singh等人首先报道,屈光度为+45~+60 D之间,可以通过2.2 mm的切口植入,但矫正后远视力改善不明显。
真性小眼球的治疗难点及治疗策略探讨
真性小眼球容易继发闭角型青光眼,与以下原因相关:(1)真性小眼球患者的眼轴长度较短,前房较浅,但晶状体的大小正常,这导致晶状体/眼球体积从正常条件下的4%增加到病理水平下的32%。随着年龄增长,晶状体进一步增厚。增厚的晶状体将虹膜前推,使得真性小眼球患者本就拥挤的前房更加拥挤,导致瞳孔阻滞并最终导致周围前粘连的形成;(2)真性小眼球患者的巩膜厚度增加,结构异常,可导致环状睫状体脉络膜积液或睫状体脱离,使周边虹膜发生物理移位,并最终导致前房角关闭;(3)葡萄膜渗出增加后可通过松弛睫状小带和增加虹膜晶状体的接触而使跨晶状体压力差增大,促使晶状体向前移动,进而导致中央及周边前房变浅,房角变窄甚至关闭[1]。
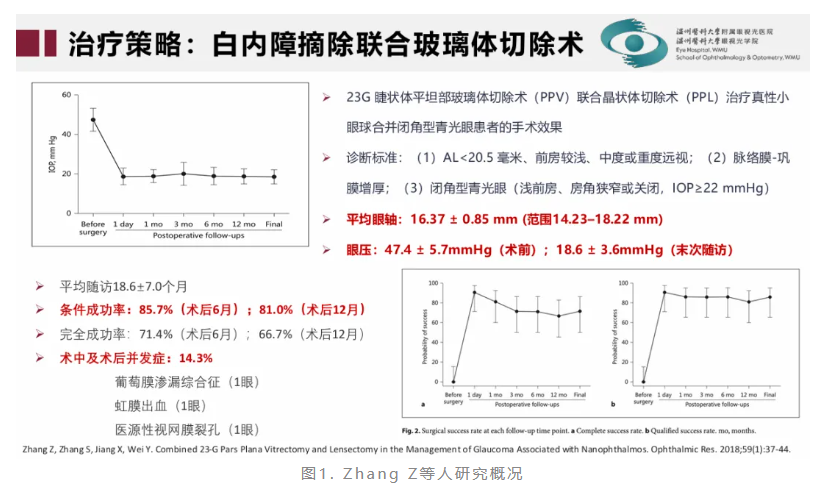
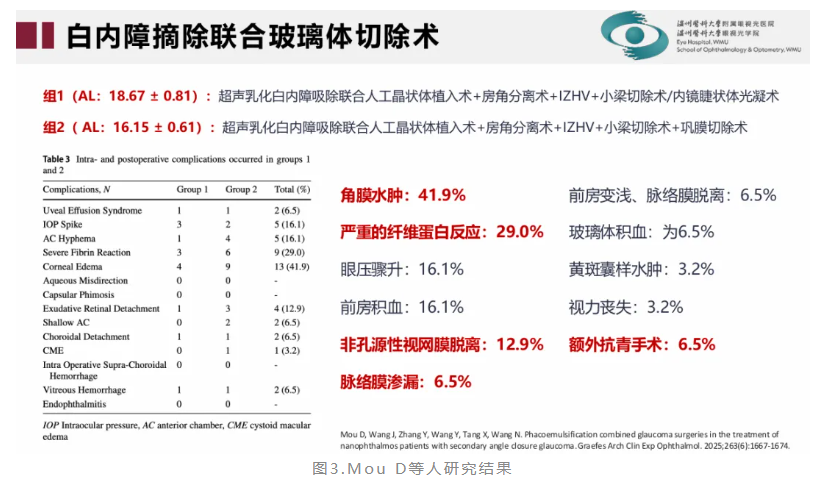
基于真性小眼球继发青光眼的机制分析,梁远波教授提出可采用降低跨晶状体压力差的策略来进行治疗,并减少并发症的发生。该治疗策略包括白内障摘除联合玻璃体切除术、睫状体平坦部滤过手术、植入后房型带孔人工晶状体等方式。其中,白内障摘除联合玻璃体切除术可建立前后房沟通,术式包括七联手术[白内障超声乳化吸除术+人工晶状体植入术+房角分离术+IZHV(前段玻璃体切除术+部分悬韧带切除术+周边虹膜切除术+晶状体囊膜切开术)]、晶状体切除术+房角分离术+晶状体囊膜切除术+前部玻璃体切除等。研究表明[10,11],白内障摘除联合玻璃体切除术治疗真性小眼球合并闭角型青光眼患者可取得较好治疗效果(图1、图2、图3)。

睫状体平坦部滤过手术则通过建立房水经玻璃体腔的引流通道,该操作可保留患者晶状体,降低玻璃体腔眼压,操作相对简单,且能够加深前房、降低眼压,减少恶性青光眼、葡萄膜渗漏的发生。梁远波教授在临床上采用睫状体平坦部滤过手术治疗真性小眼球继发闭角型青光眼患者,术后患眼前房较术前明显加深,眼压显著下降。梁远波教授团队也进一步开展睫状体平坦部滤过术治疗真性小眼球继发青光眼患者的效果研究,结果显示,在12只真性小眼球眼中,术后7眼视力出现提高,9眼眼压得到了控制。
植入后房型带孔人工晶状体也可实现前后贯通,前期动物试验研究(睫状环阻滞型高眼压兔眼模型)结果显示,后房型带孔人工晶状体+激光后囊切开可降低眼压、加深前房、降低前房-玻璃体腔压力差。
小结
梁远波教授指出,基于跨晶状体压力差理论,可构建真性小眼球手术治疗体系。真性小眼球继发青光眼的治疗途径包括解除睫状体阻滞和降低晶状体后压力。在解除睫状体阻滞方面,如果是睫状体因素引起的阻滞,可采用小剂量激光睫状体成形术;如果是晶状体因素引起的阻滞,可采用白内障手术,IZHV可用于周边贯通,带孔人工晶状体可用于中央贯通。在降低晶状体后压力方面,可采用睫状体平坦部滤过术。
参考文献
1.王小洁, 王小莉, 郑选力, 等. 真性小眼球继发闭角型青光眼的临床研究进展[J].中华眼科杂志, 2025, 61(11): 929-935. DOI:10.3760/cma.j.cn112142-20250103-00005.
2.罗纳川, 左成果, 刘杏. 真性小眼球的研究现状与进展[J]. 中华眼科杂志, 2025, 61(5): 391-396. DOI: 10.3760/cma.j.cn112142-20240702-00289.
3.Singh O S, Belcher C D, Simmons R J, Nanophthalmic eyes and neodymium-YAG laser iridectomies.[J] .Arch Ophthalmol, 1987, 105: 455-6.
4.Yalvac I S, Satana B, Ozkan G et al. Management of glaucoma in patients with nanophthalmos.[J] .Eye (Lond), 2008, 22: 838-43.
5.Rajendrababu Sharmila, Shroff Sujani, Uduman Mohammed Sithiq et al. Clinical spectrum and treatment outcomes of patients with nanophthalmos.[J] .Eye (Lond), 2021, 35: 825-830.
6.Lemos JA, Rodrigues P, Resende RA, Menezes C, Gon?alves RS, Coelho P. Cataract surgery in patients with nanophthalmos: results and complications. Eur J Ophthalmol. 2016;26(2):103-106.
7.Faucher Anne, Hasanee Khalid, Rootman David S,Phacoemulsification and intraocular lens implantation in nanophthalmic eyes: report of a medium-size series.[J] .J Cataract Refract Surg, 2002, 28: 837-42.
8.LeBoyer Russell M, Werner Liliana, Snyder Micheal E et al. Acute haptic-induced ciliary sulcus irritation associated with single-piece AcrySof intraocular lenses.[J] .J Cataract Refract Surg, 2005, 31: 1421-7.
9.Singh Harmanjit, Wang Jay Ching-Chieh, Desjardins Daniel Christian et al. Refractive outcomes in nanophthalmic eyes after phacoemulsification and implantation of a high-refractive-power foldable intraocular lens.[J] .J Cataract Refract Surg, 2015, 41: 2394-402.
10.Zhang Z, Zhang S, Jiang X, Wei Y. Combined 23-G Pars Plana Vitrectomy and Lensectomy in the Management of Glaucoma Associated with Nanophthalmos. Ophthalmic Res. 2018;59(1):37-44.
11.Mou D, Wang J, Zhang Y, Wang Y, Tang X, Wang N. Phacoemulsification combined glaucoma surgeries in the treatment of nanophthalmos patients with secondary angle closure glaucoma.Graefes Arch Clin Exp Ophthalmol. 2025;263(6):1667-1674.
转载新闻,无意于推广医生和医院,如有侵权请联系删除
