36岁的职场人小夏,是典型的 “屏幕依赖者”。白天对着电脑工作,晚上刷手机、追短剧,高度近视已有七八年。
最近,她总感觉眼睛酸胀、干涩不适,一开始以为只是熬夜太累、近视度数加深,并未在意。
直到后来,她明显感觉看东西的范围越来越窄,视力下降才就医。最终被确诊为晚期青光眼,视神经已经出现了不可逆损伤…

不知不觉就看不见了?
没错!
像小夏这样的高度近视人群
本身就是青光眼的高危群体
再加上长期熬夜、过度用眼
进一步加剧了患病风险
青光眼:不痛不痒却致盲
简单来说,青光眼就是我们眼睛内部的“排水系统”堵了,里面的液体排不出去,眼压慢慢升高,一点点压迫眼底的视神经。和症状明显的红眼病、白内障不同,青光眼是全球首位不可逆致盲眼病,视神经一旦受损无法再生,早期几乎无痛感,极易被忽视,确诊时往往已是晚期。
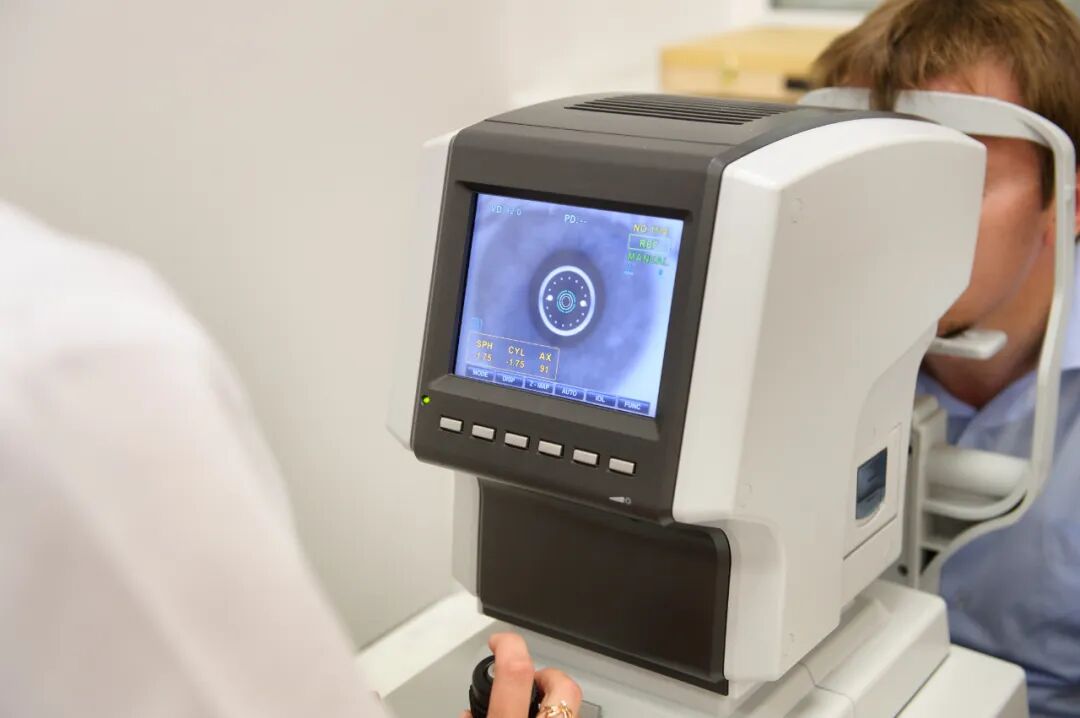
数据显示,我国高度近视者青光眼发病率为7.1%,是非近视人群(0.8%)的近10倍。这类青光眼发病隐匿,多数患者眼压正常、无胀痛头痛,发现时视力已大量丢失,后果不可逆。

青光眼为什么如此隐蔽?
很多人觉得,眼病要么疼、要么红、要么看不清,肯定能及时发现。但青光眼偏偏反其道而行,尤其是常见的原发性开角型青光眼,堪称“视力小偷”:
没有疼痛感:眼压慢慢升高,不是突发的剧痛,眼睛不会胀到难受,顶多偶尔有点轻微酸胀,很容易被当成熬夜、用眼过度;

视力暂时不模糊:它不会一下子让你看不清,而是先偷偷蚕食周边视野,也就是余光范围。比如走路撞门框、看不到旁边的人和物体,中间视力却一直很好,很容易误以为是自己走神;
没有外在异常:眼睛不红、不肿、不怕光,外表看起来和健康眼睛一模一样,根本看不出病变。
等到你明显感觉视力下降、看东西范围变窄,甚至只能看到正中间一小块时,视神经已经被破坏大半,视力再也找不回来了,相当于眼睛被“偷”走了光明,只剩不可逆的损伤。
你是青光眼高危人群吗?
年龄超过40岁;
有青光眼家族史;
高度近视或高度远视;
长期使用激素类药物(如某些眼药水、哮喘吸入剂、皮肤病药膏);
糖尿病患者、高血压患者;
有眼部外伤史或手术史;
长期熬夜、情绪波动大、性格急躁易怒者。
3个方法,避免青光眼致盲
01
定期检查
高危人群建议每年至少做一次专业眼底+眼压+视野检查,把隐患掐在萌芽状态,40岁以上人群也建议每年做一次基础筛查,防患于未然。
02
警惕这些“小信号”
晚上看灯光有彩虹圈、偶尔眼胀头痛、看东西余光变窄、频繁换眼镜仍看不清,出现这些情况立刻就医。

03
积极配合治疗
很多人误以为青光眼能通过手术“根治”,但实际上,视神经损伤不可逆,治疗的核心是降低眼压,保护剩余的视神经功能,延缓病情进展。
1.通过滴眼液、口服药等降低眼压,是早期青光眼的首选治疗。需要注意的是,药物需长期遵医嘱规律使用,不能擅自停药或减药,否则眼压反弹会加重损伤。
2.对于部分类型的青光眼(如闭角型青光眼早期、开角型青光眼),激光治疗可以快速疏通房水排出通道,操作微创、恢复快,能有效控制眼压。
3.当药物或激光治疗效果不佳时,需要通过手术建立新的房水排出路径,降低眼压。随着医疗技术发展,微创青光眼手术也越来越普及,切口小、创伤小,术后恢复快、降压效果精准且稳定。
眼科中心可开展各类传统及前沿微创青光眼手术,针对不同年龄段、不同类型青光眼制定个性化诊疗方案,尤其擅长疑难青光眼的精准干预,为患者提供全程、规范的视力守护服务。总之,青光眼致盲不可逆,早筛查、早治疗是唯一出路!
